三、血胸
1. 胸部损伤引起胸膜腔积血称为血胸。可与气胸同时存在。
表现:呼吸音减弱或消失+叩诊实音+纵膈健侧移位。
2. 由于心肺膈肌的运动有去纤维蛋白作用,故胸膜腔内的积血不易凝固
3. 血胸继发感染 脓胸
4. 胸膜腔穿刺抽得血液即可诊断 血胸量<0.5L小量血胸 中量血胸0.5-1L 大量血胸>1L
5. 治疗原则

四、心脏损伤
1.开放性胸部损伤
2.闭合性损伤 除出现低血容量征向外还可伴有颈静脉怒张 Beck贝克三联征
1)动脉压降低 甚至难以测出
2)静脉压升高,>1.47kPa(15cmH2O)
3)脉搏微弱心音遥远
辅助检查:心包穿刺抽得血液者即可确诊
治疗原则:立即手术抢救
五、护理
1.胸部损伤病人的护理

2.胸腔闭式引流病人的护理
(1)目的:
①引流胸膜腔内渗液、血液及气体;
②重建胸膜腔内负压,维持纵隔的正常位置;
③促进肺的膨胀。
(2)适应证:气胸、血胸、脓胸及心胸手术后的引流等。
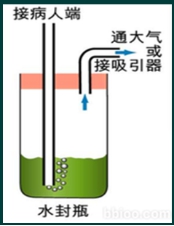
(3)护理措施 密闭 无菌 通畅
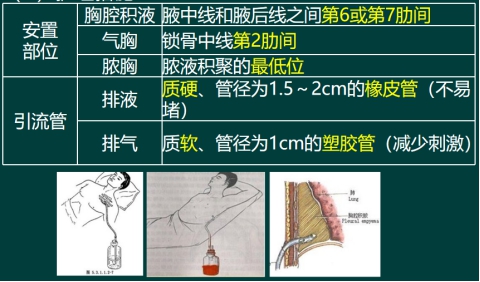
胸腔闭式引流管的护理措施
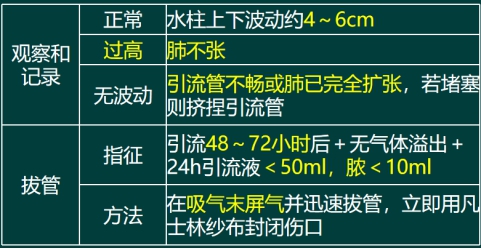
密闭 无菌 通畅 观察 记录 拔管术后两到三天无积气积液

第三十二章脓胸病人的护理
一、 急性脓胸
1. 病因 主要继发于肺部感染 致病菌 金黄色葡萄球菌
2. 临床表现 高热 脉速 胸痛 呼吸音减弱或消失 语颤减弱
3.辅助检查:
A.血象:白细胞和中性粒比例升高
B.B超:可显示胸腔积液
C.胸穿:抽出脓液
4.治疗:抗生素+反复胸腔穿刺抽脓,并向胸腔注入抗生素,无效行闭式引流。
◆消除病因(最根本),如食管吻合口瘘等
二、 慢性脓胸
1. 概念 急性脓胸病程大于3个月 脓腔壁增厚 脓腔容量已固定不变者 慢性脓胸
2. 病理生理:急性脓胸纤维蛋白沉着于胸膜,形成纤维板,纵隔向患侧移位。
3. 临床表现及诊断

4. 治疗原则
胸膜纤维板剥除术 胸廓成形术(多跟多处肋骨骨折 病侧反常呼吸运动)
5. 护理


6. 患侧卧位
肺部疾病外科治疗病人的护理
肺结核
一、 概述
肺结核是由结核杆菌引起的慢性肺部疾患。大多数结合病人通过内科治疗可获痊愈,仅少数内科治疗无效者,才需采取外科手术治疗,但术后仍需辅以抗结核药物治疗。
二、 临床表现及诊断
1.全身:低热、食欲缺乏、消瘦、体重下降。
局部:胸痛、咳嗽、咯血等症状。
2.红细胞沉降率加速(血沉)、结核菌素试验阳性。
3.胸部X线及CT检查可见肺部结核灶。
三、外科治疗原则
1.术前 给予充分而正规的抗结核治疗,病灶稳定达6~8个月以上。
2.手术——尽可能切除病灶,保存健康的肺组织。
3.术后——继续抗结核治疗。
四、手术适应证和禁忌证
1)适应证:
①经内科治疗后长期排菌者,包括结核空洞、结核球等。
②合并大咯血、脓胸、原因不明的肺不张以及临床不能排除肺癌者。
2)禁忌证:①肺结核正在扩展期或处于活动期;②心肺代偿能力差;③肺切除后严重影响呼吸功能者;④合并其他脏器结核,病情仍在进展或恶化者。
五、护理要点
1.鼓励病人患侧卧位→减少患侧肺脏活动并促进愈合。
2.病人出现咯血现象时——休息,在患侧胸部敷冰袋,观察咯血量和生命体征,预防窒息。
肺癌
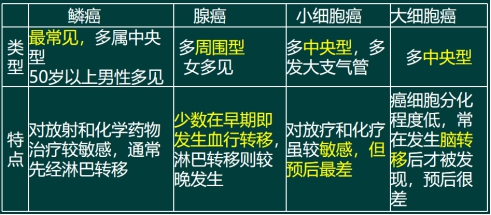
一、病理和分类——肉眼
肺癌的分布以右肺多于左肺,上叶多于下叶。
①中心型——起源于主支气管、肺叶支气管的肿瘤,位置靠近肺门者。
②周围型——起源于肺段支气管以下的肿瘤,位置在肺的周围者
二、临床表现
与肺癌的部位、大小,是否压迫、侵犯邻近器官以及有无转移等密切相关。
1. 早期 多无症状。
2.癌肿增大后——出现刺激性咳嗽,痰中带血点、血丝或断续地少量咯血;大量咯血很少见。
2. 晚期 侵犯周围组织

四、辅助检查
1.胸部X线——块状阴影,边缘不清或呈分叶状,周围有毛刺=肺癌(筛查)。
2.痰细胞学检查——痰中找到癌细胞即可明确诊断。
3.支气管镜检查——中心型——确诊
4.其他:经胸壁穿刺活组织(周围型)
五、治疗原则

六、术后护理
1. 予以合适体位
意识未恢复时 平卧头偏向一侧
血压稳定后 半坐卧位
有血痰或支气管瘘 患侧卧位
肺段或楔形切除术 健侧卧位 促进患侧肺扩张
肺叶切除术 平卧或左右侧卧为
全肺切除 1/4侧卧位 避免过度侧卧(预防纵膈移位和压迫健侧肺)

全肺切除术后胸腔引流管一般钳闭状态?
患侧胸腔内有一定渗液 减轻或纠正明显的纵隔移位 调节两侧胸腔压力
可酌情放出适量的气体或引流液 以维持气管纵隔于中间位置。每次放液<100ml 宜慢 避免快速多量放液引起
拔管:术后24~72小时病人病情平稳,无气体及液体引流后,可拔除胸腔引流管。
第三十四章 食管癌病人的护理
1.概述:
以鳞状上皮癌多见,以淋巴转移为主。
2.典型特点:
进行性吞咽困难,中段居多,下段次之,上段最少。
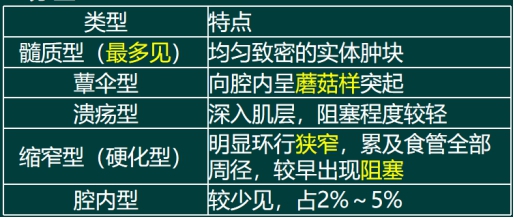
3.分型 阳伞虽窄 内避风雨
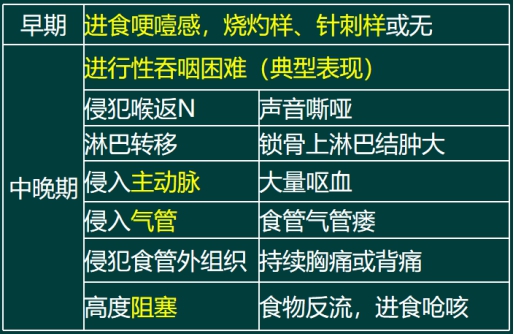
4.临床表现
早期 进食哽咽感 烧灼样 针刺样
5.辅助检查
带网气囊食管脱落细胞学检查 普查筛选
食管吞钡造影 可见病变段管壁僵硬 管腔不规则狭窄 龛影等首选
食管镜 活检 金标准(确诊)
CT和MRI 观察有无远处转移 浸润层次
6.治疗关键 在于早诊断
治疗关键:在于早诊断
原则:手术治疗为主,配合放疗和化疗。
◆放射治疗
①结合手术的放疗
术前放疗——间隔2~3周再做手术。
术后放疗——手术时不能完全切除的残留癌组织处做金属标记,在术后3~6周开始放疗。
②单纯放疗——颈段、胸上段食管癌,因手术难度大,并发症多。
7.术前护理
 8.术后护理
8.术后护理

 术后3种进食不适
术后3种进食不适
1) 术后3-4w吞咽困难 吻合口狭窄 行食管扩张术
2) 食管吻合术后病人 胸闷 进食后呼吸困难 胃拉入胸腔 少食多餐
3) 胃液反流至食管 反酸呕吐症状 饭后两小时内勿平卧 睡眠时枕头垫高
(3)结肠代食管术后护理 2个问题
9.并发症的护理
吻合口瘘 严重并发症
原因①食管的解剖特点,如无浆膜覆盖、肌纤维呈纵形走向,易发生撕裂;
②食管血液供应呈节段性,吻合口易缺血;
③吻合口张力太大;
④感染、营养不良、贫血、低蛋白等。







 微信扫码打开
微信扫码打开

