第六章 心肺脑复苏
考点:初期要点复苏心肺复苏的操作
一、概述
(一)心跳、呼吸骤停的诊断
1.判断有无意识:可轻拍病人肩部并在两侧耳边大声呼喊,如病人无反应,则可判断无意识
2.判断循环、呼吸障碍:触摸颈动脉搏动,一手食指和中指并拢,置于患者气管正中旁开2~3cm,触摸颈动脉搏动时间<10秒;同时观察患者有无胸廓起伏,简单判断有无呼吸。
3.呼救
二、心肺脑复苏
(一)初期复苏 CAB
1.人工循环(circulation,C)
病人仰卧在硬板上,护士立于病人一侧,将一手掌根部放在病人胸骨下段(双乳头与前正中线交界处),另一只手掌根部压在前一手背上,两臂伸直,以上身的体重垂直下压,使胸骨下陷5cm,反复按压,每分钟至少100次。每一次按压后要让胸廓充分回弹,但手掌始终不离开按压部位。按压与放松的时间应大致相等。
2.气道开放(airway,A)
舌根后坠和异物阻塞是造成气道阻塞最常见的原因。若有气道阻塞,应先去除气道内异物。
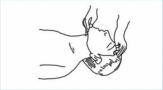
◆若无颈部损伤,用仰头抬颏法打开气道;
◆若有颈部损伤,用双手托颌法。
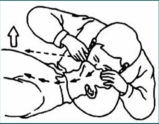
3.人工呼吸(breathing,B)
口对口人工呼吸是最简单、有效的方法。
4.注意事项
①人工循环与人工呼吸比例为30:2,即心脏按压30次,吹气2次。
5个按压/通气周期(约2分钟)后,进行检查和评价,如仍无循环体征,立即重新进行CPR.
②若有条件,每2分钟更换按压者并积极准备二期复苏。
③心脏按压操作时避免用力过大引起肋骨骨折。
5.胸外心脏按压有效的标志
①大动脉出现搏动
②收缩压在8. 0kPa(60mmHg)以上
③瞳孔缩小
④皮肤转红润
⑤自主呼吸恢复
(二)二期复苏(药物与器械复苏)
考点:二期复苏用药
1.复苏药物的应用
(1)用药目的:
①激发心脏复跳并增强心肌收缩力;
②防治心律失常;
③纠正急性酸中毒;
④补充血容量和电解质;
⑤防治脑水肿(4~6分钟脑细胞不可逆)。
(2)给药途径:尽量先静脉给药,其次是气管内给药,最后考虑心内注射。
(3)常用心脏复苏药物
①肾上腺素:心脏复苏的首选药。
②阿托品:使心率加快,对心动过缓有较好疗效。
③利多卡因:抗心律失常首选药,治疗室颤。
④碳酸氢钠:纠正代谢性酸中毒。
2.除颤:涂以导电糊,防止触电
(三)脑复苏及复苏后处理
1.脑复苏及护理
心跳呼吸骤停引起脑损伤的基本病理:脑缺氧和脑水肿。
防治脑水肿是脑复苏的关键:降温和脱水。
①降温:体温每降低1℃可使氧耗率下降5%~6%.物理降温前先用降温辅助药物,然后戴冰帽,在颈部、腋窝、腹股沟等处置冰袋,使体温降至35~33℃.降温需持续至神志恢复。
复温时先逐步撤除冰袋,待体温恢复1~2天后再停用辅助降温药。
②脱水疗法:使用20%甘露醇或25%山梨醇降低脑水肿,静脉
快速滴入,15~30分钟内滴完。
③激素治疗:氢化可的松和地塞米松。
重症病人的监护
少,难,搞懂多少算多少,也可直接舍弃。

重症病人的监测和护理
一、血流动力学的监测:难,耐心一些。
(1)平均动脉压(MAP):心动周期的平均血压。
MAP=舒张压+1/3(收缩压-舒张压)。
评估左心室泵血功能、器官和组织血流情况。
(2)平均肺动脉压(MPAP)
升高:肺血流量增加、肺血管阻力升高、二尖瓣狭窄、左心功能不全
降低:肺动脉瓣狭窄。
(3)中心静脉压(CVP)
测定上、下腔静脉或右心房内的压力,评估血容量、右心前负荷及右心功能,正常值5~12cmH20.
过低:血容量不足或静脉回流受阻,应给予补液。
过高:输入液体量过多或心功能不全。
【注意】
使用呼吸机时,胸腔内压力增高,可影响CVP,故在测CVP时,应暂停使用呼吸机。
(4)肺动脉楔压(PAWP):
判定左心室功能,反映血容量是否充足。
◆PAWP>2. 40kPa:血容量增加、左心功能不全、急性心源性肺水肿
◆PAWP<2. 40kPa:诊断急性肺损伤和ARDS
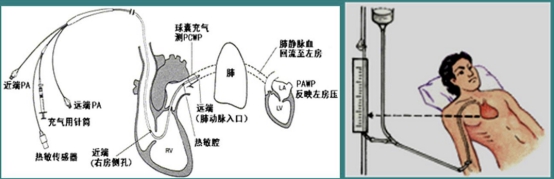
(5)肺毛细血管楔压(PCWP):
反映左心房平均压及左心室舒张末期压。
◆PCWP<0. 8kPa:心脏前负荷降低,有效循环血容量不足,应补液
◆PCWP>2. 40kPa:心脏前负荷升高,应用利尿药或血管扩张药
(6)心排血量(CO)=心脏每搏排出量x心率,指每分钟心脏的射血量。是监测左心功能的最重要指标,正常值4~6L/min.
◆降低:回心血量减少、心脏流出道阻力增加、心肌收缩力减弱;
◆升高:回心血量增加、心脏流出道阻力减少、心肌收缩力增强。
(7)每搏排血量(SV):一次心搏由一侧心室射出的血量。正常值:60~90ml/beat.
(8)心脏指数(CI):指每分钟每平方米体表面积的心排血量,正常值为2. 8~4. 2L/(min·m2).
◆CI<2. 5L/(min·m2):心力衰竭
◆CI<1. 8L/(min·m2):心源性休克
(9)体循环阻力指数(SVRI):监测左心室后负荷。
(10)肺循环阻力指数(PVRI):监测右心室后负荷。
(11)左室做功指数(LVSWI)
(12)右室做功指数(RVSWI)
【小结】血流动力学的监测
(1)平均动脉压(MAP)
(2)平均肺动脉压(MPAP)
(3)中心静脉压(CVP)
(4)肺动脉楔压(PAWP)
(5)肺毛细血管楔压(PCWP)
(6)心排血量(CO)
(7)每搏排出量(SV)
(8)心脏指数(CI)
(9)体循环阻力指数(SVRI)
(10)肺循环阻力指数(PVRI)
(11)左室做功指数(LVSWI)
(12)右室做功指数(RVSWI)
一、监测血流动力学静脉置管病人的护理
1.中心静脉导管:不用于输血、静脉取血。
2.肺动脉漂浮导管测压期间严防因气体进入而引起气栓。
3.拔管后局部加压固定后敷料覆盖,必要时用沙袋压迫。
肺动脉漂浮导管测压
二、呼吸功能的监护
1.潮气量(VT):
平静呼吸时,每次吸入或呼出的气体容量,正常值为400~500ml.
2.肺活量(VC)
平静呼气末吸气至不能吸为止,然后呼气至不能呼出时所能呼出的所有气体容量,正常值为65~75ml/kg.
意义:判断肺和胸廓的膨胀度。
3.无效腔气量/潮气量(VD/VT)
判断肺泡的无效腔通气,即换气功能的指标,正常值为0. 25~0. 40.
VD/V7增加,提示肺泡通气/血流比率失调,无效通气量增加、有效肺泡通气量减少。
4.肺内分流量(QS/QT)
插入右心飘浮导管后,吸纯氧15~20分钟,同时抽取肺动脉和周围动脉血测定氧含量,正常值为3%~5%,ARDS病人可高达20%以上。
5.常用血气分析指标
(1)血PH:7. 35~7. 45.
PH<7. 35为酸中毒;PH>7. 45为碱中毒;
PH正常并不完全说明无酸碱平衡紊乱。
(2)动脉血氧分压(PaO2):10. 7~13. 3kPa(80~100mmHg).
常以PaO2降低程度作为低氧血症的分级依据。
(3)动脉血二氧化碳分压(PaCO2):4. 53~6kPa(34~45mmHg) .
增高:呼酸,或代碱时呼吸代偿;降低:呼碱,或代酸时呼吸代偿。
(4)动脉血氧饱和度(SaO2):96%±3%(96%~100%).高低取决于血红蛋白的质量。
(5)标准碳酸氢盐(SB)和实际碳酸氢盐(AB):正常值均为22~27mmol/L.
AB增高表示代碱,或代偿性呼酸;AB降低表示代酸,或代偿性呼碱。
◆若AB>SB,即PaCO2>5. 33kPa(40mmHg)CO2→潴留
◆若AB<SB,即PaCO2<5. 33kPa(40mmHg)→过度换气。
(6)缓冲碱(BB):增高→代碱或呼酸肾脏代偿;降低→代酸或呼碱肾脏代偿。
(7)剩余碱(BE):正常值为±3mmol/L.
BE负值增加→代酸;BE正值增加→代碱。
(8)阴离子间隙(AG):增高提示体内有酸性物质堆积。
三、其他系统及脏器功能的监护
1.中枢神经系统功能监护
重在观察病人意识状态、瞳孔、反射及肢体活动等变化。
颅脑损伤或手术后病人,还应监测脑血流图、脑电图或诱发电位、颅内压等变化。
2.肝功能监护
观察神志改变、皮肤巩膜有无黄染外,还应监测血丙氨酸氨基转移酶、血清胆红素、血清白蛋白、凝血因子。
若出现嗜睡、烦噪、神志恍惚,甚至昏迷,或皮肤、巩膜黄染、腹水等临床症状和体征,应警惕病人有肝脏功能障碍或肝性昏迷。
3.肾功能监护
(1)记录每小时尿量、尿比重、尿色及性状。
创伤后尿液多为鲜红色,且逐渐变浅
◆若尿色呈深茶色,常提示病人有溶血现象
◆若尿液浑浊且有泡沫,多提示尿路感染或尿中含有多量蛋白
(2)血尿生化指标
若血尿素氮、肌酐持续增高、血肌酐清除率下降、血钾>5. 5mmol/L,尿钠下降→急性肾衰竭?
高钾血症,应立即处理。
四、氧治疗
通过吸入不同浓度的氧,使吸入氧浓度(FiO2)和肺泡气的氧分压升高,以升高动脉血氧分压(PaO2).
【方法与护理要点】
1.氧治疗方法
(1)控制性氧疗:文图里(Venturi)面罩、呼吸机-气体流速高,可
以稳定地控制并调节FiO2.
(2)非控制性氧疗:鼻导管、面罩、带贮气囊面罩。
FiO2不稳定,也不易控制,适用于不需要精确控制FiO2的病人。
2.护理要点
治疗后
◆若PaCO2增高>1. 33kPa(10mmHg)→降低氧流量并改善通气量
◆若PaCO2增高<0.7kPa(5mmHg),PaO2改善不明显→加大氧流量
五、机械通气的临床应用
【人工气道】气管插管和气管切开。
1.人工气道的护理
(1)气管插管的护理:
①病人头部稍后仰,头部位置每1~2小时转动变换一次,避免头皮压伤及导管压迫咽喉部。
②气管套囊每隔4~6小时放气3~5分钟,防止对气管黏膜的长时间压迫。
(2)气管切开的护理:
①固定导管的纱布带要松紧适宜,以容纳一指为宜。
②若使用金属带套管导管,其内套管每日至少取出消毒2次。
【临床应用】
1.临床应用
通气功能衰竭:由于肺泡有效通气量不足、PaCO2>50mmHg,PH<7. 30,合并低氧血症者机械通气可纠正。
换气功能衰竭:肺部病变使气体交换障碍,经面罩吸氧、PaO2<70mmHg、PaCO2正常或偏低-综合疗法:包括原发病治疗、氧治疗、机械通气和呼吸末正压(PEEP)治疗。
(1)机械通气的适应证:略。
(2)禁忌证:无绝对禁忌症,相对禁忌证包括:
①气胸;
②因大咯血或严重误吸引起的窒息性呼吸衰竭;
③伴有肺大疱的呼吸衰竭;
④支气管内异物;
⑤严重心力衰竭继发呼吸衰竭。
(3)常用的机械通气模式
①控制通气(CMV):不允许病人自主呼吸呼,吸做功完全由呼吸机承担。
②辅助/控制通气(AMV/CMV):病人的吸气力量可触发呼吸机产生同步正压通气。
③间歇指令通气(IMV):机械通气与自主呼吸相结合,在两次正压通气之间允许病人自主呼吸。
④压力支持通气(PSV):病人自主呼吸的吸气力可触发呼吸机送气,使气道压迅速上升到预置值。当吸气流速降低到一定程度时,则由吸气转为呼气。
⑤呼气末正压(PEEP):呼吸机使呼气末的气道压及肺泡内压维持高于大气压的水平,可使小的开放肺泡膨大,萎陷肺泡再膨胀。目的是降低肺内分流量,纠正低氧血症。
(4)呼吸机的撤离:
1)临床情况:吸氧浓度逐渐降至40%以下而无明显呼吸困难或发绀。
2)撤机生理参数:
①自主呼吸频率<25~30/min;
②每分通气量<10L/min;
③PaCO2、pH达正常水平;
④顺应性(静态)≥25~30ml/cmH2O;
⑤PaO2> 60mmHg;
⑥PEEP≤5cmH2O.
2.护理要点
(1)监测血气分析:每0. 5~1小时做一次血气分析,根据结果调节呼吸机参数。
(2)监测气道峰值压(PAP):
①增高:“堵住了!”→呼吸道分泌物过多、气管插管或呼吸机管道阻塞或扭曲等、气管插管的斜面贴壁或滑向一侧支气管。
②下降:“漏气了!”→某连接处漏气。
(3)观察呼吸机与病人呼吸的同步性 若不同步,处理:
①在不停机的情况下使用吗啡、地西泮、芬太尼及肌松药;
②除去贮水杯内的蒸馏水,防止蒸馏水进入气道;
③气囊应定时放气,以防气管壁黏膜受压、缺血、坏死,每次30分钟,每4~6小时一次。
第八章 外科围手术期护理
考点:心脏病、高血压、糖尿病病人术前准备
第一节 手术前病人的护理
【护理评估】 精简内容多
1.血清白蛋白<30g/L者,手术后发生并发症的危险性大且预后差,术前须予以纠正
2.糖尿病病人:术前应调整胰岛素等降糖类药物的用量。
【护理措施】
1.呼吸道准备:主要是戒烟和进行深呼吸、有效排痰的锻炼。
①吸烟嗜好:术前2周戒烟;
②胸部手术者:训练腹式呼吸;
③腹部手术者:训练胸式呼吸。
④排痰训练:咳嗽时按压伤口、有效咳嗽、排痰等。
2.胃肠道准备:
术前8~12小时起禁食,4小时起禁水。
◆腹部手术病人除急诊手术禁止灌肠外,于术前一日晚用肥皂水灌肠或使用开塞露,排空肠腔内粪便。
◆肠道手术病人,入院后开始少渣饮食,并于术前三天起口服肠道不吸收抗生素,胃肠道手术病人术晨置胃管。
3.特殊准备:
①营养不良:
若血清白蛋白为30~35g/L→富含蛋白质饮食。
若低于30g/L→静脉输注血浆、人白蛋白。
②脑血管病:
近期有脑卒中病史者,择期手术至少应推迟2周,最好6周。
③心血管病:
◆病人血压在160/100mmHg以下,可不必做特准备。
◆血压过高者,应给予适宜的降压药物,但并不要求将血压降至完全正常后才手术。
◆有急性心肌梗死病史者6个月内不行择期手术
◆心力衰竭者在控制3~4周后再进行手术。
④糖尿病:
◆仅以饮食控制者无需特殊处理
◆口服降糖药治疗者:继续服用至术前晚
◆禁食病人:静脉输注葡萄糖加胰岛素,将血糖控制于5.6~11.2mmol/L.
第二节 手术室护理工作(精简)
◆手术间数与手术台数与外科床位数的比例1:20~1:25.
◆手术室内温度:恒定在20~24℃,相对湿度40%~60%.
◆手臂的洗刷与消毒
1.肥皂水刷手法
洗-刷-刷-刷-擦-泡(浸泡范围至肘上6cm处)
刷手至肘上10cm,刷洗共约10分钟。
2.灭菌王刷手法
①用肥皂水洗净双手、前臂至肘上10cm,用清水彻底冲净。
②用蘸灭菌王3~5ml的消毒毛刷刷手、前臂至肘上10cm,3分钟,流水冲净,用无菌毛巾擦干。
③用吸足灭菌王的纱布涂擦,从手指尖到肘上6cm处,自然待干。
3.碘伏洗手法:3分钟
【手术中的无菌原则】
◆手术区皮肤消毒:对已确定的手术切口包括周围至少15cm以内的皮肤消毒。
◆原则:自清洁处逐渐向污染处涂擦。
◆手术配合
术前、术中关体腔前和缝合切口前,器械护士与巡回护士共同清点手术器械等术毕再自行清点一次,以防遗留在手术区。







 微信扫码打开
微信扫码打开

