第三章 外科休克病人的护理
第一节 概述
考点:
休克的共同点
休克微循环变化
一、病因与分类
1.低血容量性休克(包括创伤性和失血性休克)
2.感染性休克
3.心源性休克
4.神经性休克
5.过敏性休克
其中低血容量性和感染性休克▲在外科休克中最为常见
二、病理生理
各类休克的共同病理生理基础:有效循环血量锐减和组织灌注不足(最基本)及由此导致的微循环、代谢改变和内脏器官继发性损害等。
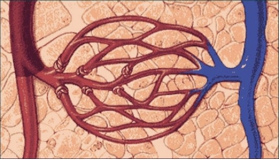
1.微循环的变化
①微循环收缩期:休克代偿期
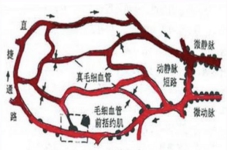
②微循环扩张期:休克抑制期(纸张)
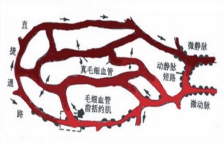
③微循环衰竭期:休克失代偿期

2.代谢变化
体内葡萄糖的无氧酵解使丙酮酸和乳酸产生过多--代谢性酸中毒
3.内脏器官的继发性损害--多系统器官功能障碍或衰竭,是休克病人死亡▲的主要因素
考点:
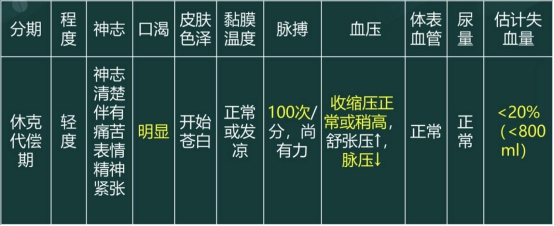
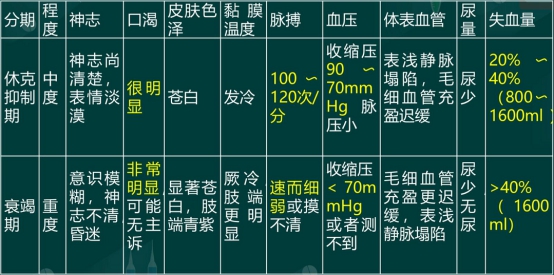
休克临床表现(各期)
治疗--体位、用药
三、临床表现--血压、脉搏
四、治疗原则
关键是尽早去除病因,迅速恢复有效循环血量(首要),纠正微循环障碍,增强心肌功能,恢复人体正常代谢。
1.一般紧急措施
①采取休克体位▲:头和躯干抬高20°~30°,下肢抬高15°~20°,以增加回心血量及减轻呼吸困难。
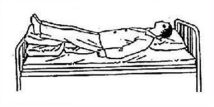
②尽量减少搬动
2.补充血容量:先晶后胶
3.积极处理原发病
4.纠正酸碱平衡失调
5.应用血管活性药物--主要包括
①血管收缩药:使小动脉普遍处于收缩状态,可暂时升高血压,但可使组织缺氧更加严重。
②血管扩张药▲:解除小动脉痉挛,关闭动静脉短路,改善微循环,只有当血容量已基本补足▲才可考虑使用。
③强心药物
6.改善微循环
休克发展至DIC阶段--肝素抗凝治疗
DIC晚期--使用抗纤维蛋白溶解药
7.糖皮质激素--严重休克及感染性休克
第二节 外科常见的休克
考点:不同休克的治疗
一、低血容量性休克--外科最常见的休克
多见于大血管破裂、腹部损伤引起。
治疗关键:及时补充血容量、治疗病因和阻止继续失血、失液。
二、感染性休克
以G(-)为主的感染▲,如胆道化脓性感染、急性化脓性腹膜炎、绞窄性肠梗阻、泌尿系感染及败血症等,亦称内毒素性休克。
治疗:
►休克未纠正以前,以抗休克为主,同时抗感染。
►休克控制后,治疗感染。
第三节 护理
考点:
休克好转的评估
休克补液--中心静脉压与补液的关系
【护理评估】 可考性,重要
1.皮肤色泽及温度:
皮肤、黏膜苍白、四肢湿冷;休克晚期可出现发绀,皮肤呈现花斑状征象(危重)。补充血容量后,若四肢转暖、皮肤干燥,休克有好转。
暖休克:表现为干燥潮红、手足温暖。

2.血压与脉压:
休克时收缩压低于90mmHg,脉压小于20mmHg▲
3. 脉搏:休克早期脉率增快;休克加重时脉细弱,甚至摸不到。
休克指数=脉率/收缩压(mmHg)▲
►0.5表示无休克
►>1.0~1.5表示休克
►>2.0为严重休克
4.尿量及尿比重--评估休克最简便的方法
是反映肾血流灌注情况的重要指标之一
►每小时尿量少于25ml、尿比重增高,表明肾血管收缩或血容量不足。
►尿量大于40ml/h时,表明休克有改善。
5.中心静脉压(CVP)▲
正常值:0.49~1.18kPa(5~12cmH2O)
►低于0.49kPa(5cmH20)--血容量不足(补液)
►高于1.47kPa(15cmH2O)--心功能不全(强心)
►高于1.96kPa(20cmH2O)--充血性心力衰竭(利尿)
【护理措施】
1、补充血容量--中心静脉压与补液的关系▲

记忆:CVP决定补不补,血压决定补多少
2.改善组织灌注
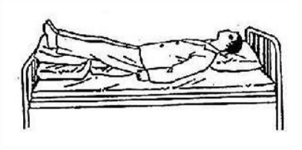
①休克体位:将病人头和躯干抬高20°~30°,下肢抬高15°~20°▲
②使用抗休克裤
③应用血管活性药物
3.使用增强心肌功能药物。
4注意保暖:室温以20℃左右为宜。切忌应用热水袋、电热毯等进行体表加温。
输血前应将库存血复温后再输入。







 微信扫码打开
微信扫码打开

