第十章 神经系统疾病患儿的护理
第一节 小儿神经系统解剖生理特点
一、小儿神经系统特点
1. 大脑
小儿的脑耗氧量,在基础代谢状态下占总耗氧的50%, 而成人则为20%,缺氧的耐受性较成人更差。
2. 脊髓 小儿脊髓的发育,在出生时已较为成熟,约重2~6g, 是成
人脊髓的1/4~1/5,脊髓的末端在第二腰椎下缘,新生儿时达第3腰椎水平,随年龄增长4岁时达1腰椎上缘。所以腰椎穿刺时注意,应以3~4腰椎间隙、新生儿以4~5腰椎间隙为宜。
二、神经反射
1. 终身存在的反射
(1) 浅反射: 出生时即生存,终生不消失的反射,包括角膜反射、瞳孔反射、结膜反射、吞咽反射。提睾反射到出生4~6个月后才明显。
(2) 腱反射:从新生儿期可引出肱二头肌、 肱三头肌腱反射、膝腱反射、跟腱反射等。腱反射的减弱或消失提示神经、 肌肉、神经肌肉结合处或小脑病变。
2. 小儿时期暂时性反射
随着年龄增长,在一定年龄反射消失。
(1) 出生时存在,以后逐渐消失的反射。

(2) 出生时不存在,以后逐渐出现并终生存在的反射

降落伞反射是一个保护自己及保持身体平衡的动作,当我们支撑婴儿的腹部及胸部并突然往下移动,婴儿的双手、双脚会往外延伸,类似降落伞一样。
3. 病理反射
巴宾斯基(Babinski) 征(2岁以下小儿巴宾斯基征阳性可考虑为生理现象)、戈登(Gordon) 征、霍夫曼(Hoffmann) 征、查多克
(Chaddock) 征等。
4. 脑膜刺激征
颈强直、凯尔尼格(Kernig) 征、布鲁津斯基(Brudzninski) 征等。
第二节 化脓性脑膜炎
是小儿、尤其婴幼儿时期常见的中枢神经系统化脓性细菌的感染性疾病。
临床以急性发热、 惊厥、意识障碍、颅内压增高和脑膜刺激征、以及脑脊液脓性改变为特征。
一、病因
1. 病原菌随发病年龄而异。
(1) 新生儿和<2个月婴儿:以肠道革兰阴性杆菌(大肠杆菌最多见,其次为变形杆菌、铜绿假单胞菌等)和金黄色葡萄球菌为主。
(2) 2个月~12岁儿童:以脑膜炎球菌、肺炎链球菌、流感嗜血杆菌为主。
(3) >12岁儿童:以肺炎链球菌和脑膜炎球菌多见。
2. 感染途径:主要经呼吸道分泌物或飞沫传播。由脑膜炎球菌引起的脑膜炎呈流行性。
3. 发病季节:一年四季均可发生,但肺炎链球菌以冬、 春季多见,而脑膜炎球菌和流感嗜血杆菌分别以春、秋季发病多。
4. 易感人群:90%的化脑患儿发生5岁以下,1岁以下是患病高峰年龄。
二、临床表现
化脓性脑膜炎的典型临床表现及年龄特征
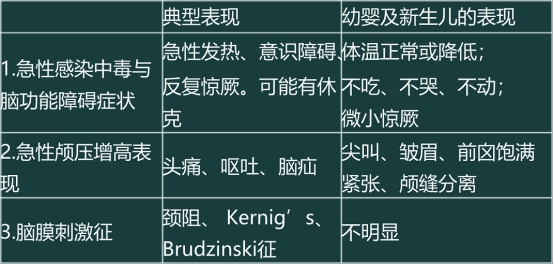
三、辅助检查
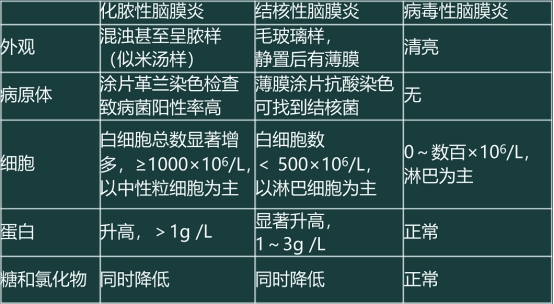
1. 脑脊液检查 是确诊本病的重要依据。
化脑患儿进行腰穿的禁忌证:
① 患儿有剧烈头痛、 频繁呕吐、惊厥、血压增高等颅内压明显增高表现;② 严重心肺功能不全或休克;③ 腰穿局部皮肤感染。
典型改变是:
►压力增高;
►外观混浊甚至呈脓样(似米汤样);
►白细胞总数显著增多,≥1000x106/L; 以中性粒细胞为主;
►蛋白质含量增多,常>1000mg/L.
►糖含量显著降低,常<1.1mmol/L, 甚至为零。
涂片革兰染色检查致病菌简便易行,检出阳性率甚至高于细菌培养。细菌培养阳性者应做药物敏感试验。
四、并发症和后遗症
硬膜下积液(积脓)、脑积水、脑室管膜炎、脑脓肿、脑性低钠血症
各种神经功能障碍
1. 硬膜下积液(积脓):
►主要发生在1岁以下婴儿。
►肺炎链球菌和流感嗜血杆菌脑膜炎患儿多见。
►临床特点为:“好了好了又重了!”
① 凡经有效治疗48~72小时后脑脊液有好转,但体温不退或体温下降后再升高;
② 或一般症状好转后又出现意识障碍、 惊厥;
③ 病程中出现:进行性颅内压增高症状(前囟饱满或前囟隆起,颅缝分离,头围增大等)。
►检查:
头颅透光检查和CT扫描可协助诊断;
最后确诊有赖于硬膜下穿刺放出积液检查,同时也达到治疗目的。
正常婴儿硬脑膜下积液量不超过2ml, 蛋白定量低于400mg/L.
2. 脑积水 → 头颅破壶音、落日眼和头皮静脉扩张;头颅CT显示脑室系统扩大。
五、治疗
(一)抗生素治疗
(1) 用药原则:化脑预后严重,应力求用药24小时内杀灭脑脊液中的致病菌,故应选择对病原菌敏感且能较高浓度透过血脑屏障药物。
急性期静脉给药:早期、足量、足疗程、联合。
2. 病原菌明确前的抗生素选择
选用对肺炎链球菌、脑膜炎球菌和流感嗜血杆菌三种常见致病菌皆有效的抗生素。目前主张选用头孢曲松钠或头孢噻肟治疗。
►疗效不理想时可联合使用万古霉素。
►对B内酰胺类药物过敏的患儿,可改用氯霉素。
3. 病原菌明确后的抗生素选择 参照药物敏感试验结果选用抗生素。
(二)肾上腺皮质激素
除流脑外,主张在使用抗生素的同时加用地塞米松,一般连续用2~3d.
(三)对症处理
①控制惊厥,可选用地西泮、苯巴比妥等药物;
②监测生命体征,颅高压时静推20%甘露醇等;
③控制高热。
④维持水、电解质、酸碱平衡。
六、护理措施
1. 一般护理及饮食管理
①保持病室的温度在18~20°℃, 湿度50%~60%;
②鼓励患儿多饮水,体温大于38. 5℃, 给予物理降温或遵医嘱药物降温。每4小时测体温一次,并记录。
给予高蛋白、高热量、高维生素饮食,不能进食者,给予鼻饲。准确记录24小时出入液量。
2. 观察病情对症处理
观察皮肤弹性、 黏膜湿润的程度。15~30分钟巡视病房一次,每4小时测T、P、R、BP并记录,发现问题及时通知医生并做好抢救准备工作。
评估室息危险发生的程度,严密观察患儿生命体征、神志、瞳孔的变化,如有异常(脉搏减慢、呼吸节律不规则、瞳孔不等大等圆、对光反射减弱或消失)遵医嘱给予镇静药(地西泮)、脱水药(20%甘露醇每次1~2g/kg, 30分钟内推入静脉), 嘱侧卧位或头偏向一侧。备好吸痰用物。
3. 防止并发症
评估皮肤情况及可能受损的程度。保持皮肤(尤其注意臀部)清洁、 干燥,大小便不能控制者应及时更换并冲洗肛周。及时更换潮湿的衣服先穿患侧,再穿健侧,脱衣服时,应先脱健侧再脱患侧。保持肢体在功能位上,防止足下垂的发生。每1~2小时翻身一次。翻身时避免拖拉、拽等动作防止擦伤。减少探视的人员及探视次数,绝对卧床休息,治疗及护理工作应相对集中,减少不必要的干扰。
急性感染性多发性神经根神经炎
急性感染性多发性神经根神经炎又称格林-巴利综合征,本病以夏秋季为疾病的高发季节,农村多于城市,常见10岁以内小儿。
临床可以急性、对称性、 弛缓性肢体瘫痪,伴有周围性感觉障碍为主要特征。病程自限,大多数在数周内恢复。严重者急性起病死于呼吸衰竭。
一、病因及发病机制
急性感染性多发性神经根神经炎,病因及发病机制并不明确。65%以上患儿患病前曾有病毒感染史。此外,受凉疲劳也是本病的诱发因素。
二、临床表现
1. 前驱感染:起病前1~6周,有数天的上呼吸道感染或轻度的肠道感染病史。
2. 起病初期,先有肌肉不适或疼痛,常出现下肢肢体无力、麻木、疼痛,尤其在大腿前后侧,疼痛感觉尤为明显,可伴有发热,2周内达到高峰。
3. 运动障碍:自肢体远端开始,首先表现为行走无力,易摔倒,肌
肉无力呈对称性,2~3日内,发展到上肢、腰背、躯干,患儿不能坐
起和翻身,手足下垂,肢体瘫痪等,随着病情的逐渐发展,肢体近端
也呈弛缓性瘫痪。
4. 脑神经障碍:表现为不能抬头,吞咽困难、进食时有呛咳,患侧眼裂增大,鼻唇沟变浅或消失,口角向健侧歪斜。
5. 呼吸障碍:呼吸肌麻痹后,可使呼吸浅表、咳嗽无力、声音微弱、呼吸困难。
6. 自主神经障碍:自主神经受累时,表现可有视物不清、多汗、 面色潮红、 腹痛、直立性低血压、心律不齐,甚至发生心脏骤停。
7. 感觉障碍:年长儿可诉手足麻木、疼痛,早期可出现手套或袜套状感觉减退。
三、辅助检查
1. 血液检查:中性粒细胞增高,血清免疫球蛋白lgM、IgA、IgG
均有增高。IgM增高最为显著。肌酸激酶可轻度升高。
2. 脑脊液检查:80%~90%患儿脑脊液蛋白含量逐渐高,2~3周可达正常时的2倍。4周后逐渐下降。细胞数正常,蛋白细胞分离现
象为本病的特征,糖含量正常,细菌培养阴性。
3. 神经传导功能测定运动及感觉神经传导速度显著减慢,10岁以上的患儿神经速度更慢,神经传导速度的减慢往往与其外周神经髓鞘抗体升高一致,肌电图显示急性肌肉失神表现,混合肌肉动作电位幅度减低有纤颤电位。
四、治疗原则
生命支持、对症处理、呼吸肌麻痹抢救。药物治疗、 血浆置换和静脉滴注大剂量免疫球蛋白能明显地缩短病程,改善预后。
五、护理措施
1. 呼吸功能维持:评估清理呼吸道无效的程度。保持室内空气新鲜、
温湿适宜,温度20~22℃, 湿度55%~60%, 每2~4小时观察患儿的神志、面色、呼吸、心律、心率、血压及胸廓起伏的深度,了解患儿呼吸肌及膈肌麻痹的情况。
患儿出现呼吸极度困难、呼吸浅慢、咳嗽无力时,应做好气管插管、
机械通气准备,密切监测呼吸机的各项功能指标。
定时给予翻身、拍背一次,促进痰液排出,防止发生坠积性肺炎。
2. 皮肤的护理;评估皮肤受压的程度。评估皮肤受压的程度。保持床单位的干净、整洁、 无渣屑。衣服无皱褶,可将衣服反穿于身上,便于进行操作。骨隆突处给予保护,定时翻身,防止压疮发生。
3. 营养维持:患儿的营养状况。监测患儿的营养摄入情况。 每周测体重一次。给予高蛋白、高热量、高维生素易消化的饮食,少量多餐。
4. 预防感染:保持病室空气新鲜、温湿度适宜,病室每日空气消毒2次缩短探视的时间与次数。严格执行无菌操作技术。与感染的病人分室居住,尽量避免接触。根据天气变化增减衣服,防止受凉。
5. 运动障碍的护理:评估躯体障碍的损伤程度。
急性期,保持瘫痪肢体功能位置,肢体做被动锻炼。
恢复期,鼓励患儿进行肢体的被动或主动功能锻炼,如吹气球、手握笔。
6. 对症护理:评估体温的变化程度。每4小时测体温一次。保持体温在36~37. 4°℃.体温增高时可给予物理降温或药物降温。遵医嘱给予抗生素。
第十一节 结缔组织疾病患儿的护理
风湿热

一、临床表现
1. 一般表现
病史:发病前1~5周有上感史
发热:T38~40℃, 1~2周后转为低热
精神不振、疲倦、食欲减退、面色苍白、多汗、鼻出血、腹痛。
2. ►心脏炎 → 唯一持续性器官损害!40%~50%
►心内膜炎 → 听诊杂音:心尖部2~3级收缩期杂音(二尖瓣关闭不全)舒张期隆隆样杂音(二尖瓣狭窄)
►心肌炎 → 心率加快与体温不成正比;
心音低钝、可闻及奔马律、心尖部收缩期杂音;
ECG示:P-R间期延长(度房室传导阻滞), ST段下移、T波低平
►心包炎 → 心前区疼痛,心底部闻及心包摩擦音;ECG示低电压;
X线检查心搏动减弱或消失,心影呈烧瓶状
3. 关节炎
游走性、多发性、 复发性、 无后遗症;以膝、踝、腕、肘等大关节为主;局部红、肿、热、痛、功能障碍;此起彼伏,延续3~4周。
4. 舞蹈病
多见于5~12岁小女孩;患儿可出现面部及四肢肌肉不自主、无目的的快速运动;兴奋或注意力集中时加剧,入睡后消失;病程呈自限性,3月左右。
5. 皮肤症状
皮下小结:圆形、质硬、 无压痛、活动、米粒、花生大小,分布肘、腕、膝、踝等关节伸侧、枕部、前额头皮、脊柱棘突处;
环形红斑位于躯干及四肢近端屈侧,环形,环内皮肤正常,持续数周。
二、辅助检查
1. 链球菌感染证据(诊断必要条件)
咽拭子培养:可发现A组乙型溶血性链球菌;
抗链0 (ASO) 阳性 阳性率80%.
2. 急相反应物质(风湿热活动指标)
白细胞 ↑、 中性粒 ↑、血沉增快、C-反应蛋白 ↑、a2球蛋白增高、黏蛋白增高。
考点:抗链0 (ASO)只是提示有过链球菌感染
三、诊断
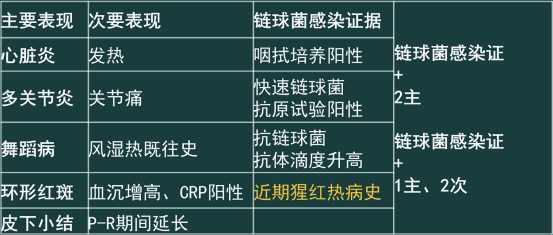
注:①主要表现为关节炎这,关节痛不再作为次要表现;
②主要表现为心脏炎者,P-R间期延长不再作为次要表现。
考点:主要表现:五环星光下
五:舞蹈症 环:环形红斑 星:心脏炎 光:关节炎 下:皮下小结
四、治疗
1. 清除链球菌感染 → 青霉素
青霉素80万单位肌内注射2周,过敏者改用口服红霉素抗风湿治疗。
2. 抗风湿治疗
►心脏炎时早用糖皮质激素,
►无心脏炎时用阿司匹林。
►阿司匹林:控制全身症状和关节炎。
五、护理措施
1. 限制活动:无心脏炎患儿:卧床2周;
有心脏炎无心力衰竭患儿:卧床4周;
有心脏炎并心力衰竭患儿:卧床8周;
2. 减轻关节疼痛
关节痛时,可让患儿保持舒适的体位,避免痛肢受压,移动肢体时动作轻柔,用热水袋热敷局部关节以止痛,并做好皮肤护理。
过敏性紫癜
过敏性紫癜,又称舒-亨综合征是小儿时期最常见的一种血管炎以毛细血管变态反应性炎症为病理基础。
临床特点除皮肤紫癜外,常有过敏性皮疹、 关节肿痛、腹痛、便血和血尿等。主要见于学龄期儿童,病程有时迁延反复,但预后多良好。
一、临床表现
多为急性起病,病前1~3周常有上呼吸道感染史。约半数患儿出现不规则低热和乏力、精神委靡、纳差等全身症状。皮肤、关节、 消化道和肾脏是主要累及部位,并出现相应的临床表现。
1. 皮肤紫癜 常为首发症状,几乎所有患儿均见典型皮肤紫癜,常见于下肢和臀部,以下肢伸面为多,对称分布。
典型紫癜变化规律为初起出现紫红色荨麻疹及各型红斑、斑丘疹,压之褪色,高出皮肤,可有轻度痒感,此后红斑中心发生点状出血,颜色加深呈紫红色,压不褪色。
2. 消化道症状
约有2/3患儿可出现消化道症状,多出现在皮疹发生1周内。
患儿突发腹痛,伴恶心、呕吐或便血,腹痛位于脐周或下腹部,是由于肠道病变引起肠蠕动增强或痉挛所致。此型临床称为“腹型”。
3. 关节疼痛及肿胀约1/3患儿出现关节肿痛,多累及膝、踝、 肘等关节,可单发亦可多发,呈游走性,一般无红、热,有积液,不遗留关节畸形。偶尔关节炎出现在紫癜前1~2日。此型临床称“关节型”
4. 肾脏症状约30%~60%.多数患儿出现血尿、 蛋白尿及管型,伴血压增高和水肿,称为紫癜性肾炎。
一般患儿肾损害较轻,个别重症出现大量蛋白尿、氮质血症、高血压或高血压脑病,极少数因急性肾衰竭死于尿毒症。此型临床称为“肾型”同时存在几种临床表现时称“混合型”
二、辅助检查
约半数患儿的毛细血管脆性试验阳性(束臂试验)。
外周血白细胞数正常或轻度增高,可伴嗜酸性粒细胞增高。血小板计数、 出血和凝血时间、血块退缩试验和骨髓检查均正常。尿液检查与肾小球肾炎相类似,可有血尿、 蛋白尿、管型。粪便隐血试验可呈阳性反应。
血清lgA浓度往往增高,IgG、lgM水平升高或正常。
三、治疗原则
本病无特效疗法。急性发作期注意卧床休息,控制感染,对症处理和积极寻找并避免过敏原。
四、护理措施
1. 促进皮肤恢复正常功能
(1) 观察皮疹的形态、颜色、数量、分布,是否反复出现
(2) 保持皮肤清洁,防擦伤和小儿抓伤,如有破溃及时处理,防出血和感染;
(3) 避免接触可能的各种致敏原,同时遵医嘱使用止血药、脱敏药等。
2. 减轻或消除关节肿痛与腹痛
(1) 对关节型病例应观察疼痛及肿胀情况,根据病情使用热敷或冷敷,患儿腹痛时应卧床休息,尽量守护在床边。
(2) 遵医嘱使用肾上腺皮质激素,以缓解关节痛和解除痉挛性腹痛。
3. 密切观察病情
(1) 观察有无腹痛、便血等情况,同时注意腹部体征并及时报告和处理。有消化道出血时,应卧床休息,限制饮食,给予无渣流食,出血量多时要考虑输血并禁食,经静脉补充营养。
(2) 观察尿色、尿量、尿液性状及尿比重的改变,定时做尿常规检查,若有血尿和蛋白尿,提示紫癜性肾炎,按肾炎护理。
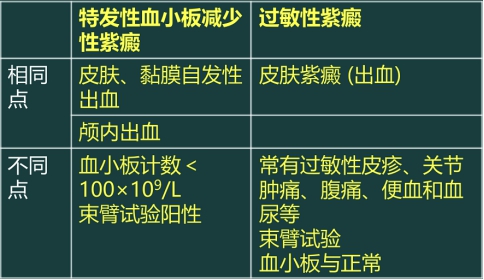
考点总结:鉴别 → 特发性血小板较少性紫癜与过敏性紫癜
川崎病(黏膜皮肤淋巴结综合征)
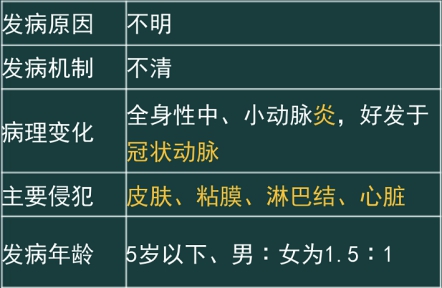
黏膜皮肤淋巴结综合征
一、临床表现
1. 主要表现
发热:持续7~14天或更长,抗生素治疗无,体温呈稽留热或弛张热
球结膜:充血,起病3~4天出现,无脓性分泌物
口唇:潮红,有皲裂或出血,见草莓舌
手足:急性期:呈硬性水肿,手掌和足底红斑
恢复期:指趾端膜状脱皮(甲床与皮肤交界处)
皮肤:多形性或猩红热样皮疹;肛周红、脱皮
淋巴结:颈部淋巴结呈急性非化脓性一过性肿大,有触痛
。
2. 心脏表现
出现心包炎、心肌炎、心内膜炎、心律失常甚至心肌梗死。
冠脉损害:多发病程2~4周,亦可在恢复期,心梗和冠脉瘤可致心源性休克甚至猝死。
3. 其他表现
无菌性脑膜炎、消化道症状、关节炎等
二、辅助检查
1. 血液检查 2. 免疫学检查 3. ECG 4. 胸部平片心影可扩大。
5. 超声心动图可表现冠状动脉扩张或狭窄
轻度:直径>3mm、≤4mm; 中度:4~7mm; 冠状动脉瘤(≥8mm)
6. 冠状动脉造影
川崎病最佳药物治疗是:阿司匹林+丙种球蛋白
三、治疗
1. 阿司匹林:为首选药物,疗程6~8周,冠脉恢复。
2. 静注丙种球蛋白(IVIG)
2g/kg, 8~12h内静脉滴入,发病10d内应用可迅速退热,并预防冠状动脉病变。同时应用阿司匹林效果更佳。
3. 糖皮质激素
适应证:丙种球蛋白耐药、合并全心炎,或无法得到丙种球蛋白时。
副作用:易并发冠状动脉瘤并影响冠脉病变的修复,不宜单独。
4. 其他治疗:抗血小板聚集(双嘧达莫)、对症、心脏手术。
四、护理措施
1. 降低体温
(1) 急性期患儿应绝对卧床休息。保证病室适当的温湿度。警惕高热惊厥的发生。
(2) 评估患儿体液状态,给予清淡的高热量、高维生素、高蛋白质的流质或半流质饮食。鼓励患儿多饮水或静脉补液。
(3) 遵医嘱进行病因治疗,注意阿司匹林的出血倾向和丙种球蛋白的过敏反应,一旦发生及时处理。
2. 促进皮肤恢复正常功能
保持皮肤清洁,衣被质地柔软而清洁,以减少对皮肤的刺激。每次便后清洗臀部。勤剪指甲,以免抓伤、 擦伤。对半脱的痂皮应用干净剪刀剪除,切忌强行撕脱,防止出血和继发感染。每日用生理盐水洗眼1~2次,也可涂眼膏,以保持眼的清洁预防感染。
3. 促进口腔黏膜恢复,防止发生感染
每日口腔护理2~3次,晨起、睡前、餐前、餐后漱口,以保持口腔清洁,防止继发感染与增进食欲。口唇干裂时可涂护唇油;口腔溃疡涂碘甘油以消炎止痛。
麻疹


护理措施
1. 高热的护理
2. 皮肤黏膜的护理 生理盐水清洗双眼,再滴入抗生素眼液或眼膏(动作应轻柔,防眼损伤), 可加服维生素A预防干眼病。及时评估透疹情况,如透疹不畅,可用鲜芫荽煎水服用并抹身,需防烫伤,以促进血循环,使皮疹出齐、出透,平稳度过出疹期。
3. 饮食护理
4. 防止呕吐物或泪水流入外耳道发生中耳炎
5. 观察病情变化 麻疹并发症多且重,为及早发现,应密切观察病情。
6. 预防感染的传播
(1) 隔离患儿:对患儿宜采取呼吸道隔离至出疹后5日,有并发症者延至出疹后10日。接触的易感儿隔离观察21日。
(2) 切断传播途径:
(3) 保护易感人群:对8个月以上未患过麻疹的小儿可接种麻疹疫
苗。接种后12日血中出现抗体,1个月达高峰,故易感儿接触病人
后2日内接种有预防效果。接触后5日内注射人血丙种球蛋白或胎盘球蛋白,可免于发病,6日后注射可减轻症状,有效免疫期1~8周。








 微信扫码打开
微信扫码打开

